Кровь без кала. Cтул с кровью
Любые изменения, связанные с процессом дефекации, нельзя оставлять без внимания. Касается это и появления у человека кала с кровью, что является более чем тревожным симптомом. Для того чтобы разобраться в том, почему выделяются фекалии с кровью, необходимо разобраться в симптомах и причинах состояния, а также обратить внимание на диагностику.
Кровавый понос у человека всегда сопровождается дополнительными симптомами. Прежде всего, это частые позывы к дефекации (количество может составлять до 20 раз в течение суток). Сопровождаться диарея с кровью у взрослого вполне может такими приступами тошноты, которые заканчиваются рвотными позывами, не приносящими облегчения.
Симптомы отклонения могут заключаться в:
- снижении показателей артериального давления;
- продолжительных головных болях и даже головокружении;
- бледности кожного покрова;
- идентификации примесей не только крови, но даже слизи и гноистых выделений.
Обращают внимание на такие клинические проявления, как интенсивные болезненные ощущения в брюшине, увеличение температурных показателей, не зависящее от времени суток. При появлении кала с кровью у взрослого могут идентифицироваться зуд и жжение в области ануса, а также усугубление аппетита или абсолютное отвращение к еде. Учитывая серьезность симптоматики, необходимо узнать все о провоцирующих факторах состояния.
Причины наличия крови в кале
Факторы, влияющие на возникновение красных вкраплений в кале у взрослого, разделяют на две категории в зависимости от принадлежности к мужскому или женскому полу. Это позволяет назначить впоследствии более эффективный восстановительный курс и исключить рецидивы.
У мужчин
Причины кала с кровью у взрослого мужчины могут заключаться в широком спектре инфекционных патологий. Наиболее часто встречающимися следует считать:
- сальмонеллез;
- шигеллез;
- эшерихиоз.
Чаще сталкиваются с такими патологиями именно представители женского пола в силу развития внешних или внутренних геморроидальных узлов.
Также не следует забывать о вероятности наличия новообразований различного генеза в пищеварительной системе. Каждый из представленных факторов нуждается в скорейшем лечении и последующей профилактике.
У женщин
Причины крови в кале у женщины могут заключаться в банальном несоблюдении режима питания. На ранних сроках беременности у представительниц женского пола отмечается тяга к непривычным для нее продуктам питания. Помимо этого, на ранних сроках кал с кровью во время беременности может провоцироваться токсикозом и сопутствующими заболеваниями пищеварительной системы (например, гастритом).
В первом триместре отмечается серьезная гормональная перестройка организма, которая ассоциируется с усугублением работы иммунной системы. В результате этого могут появиться проблемы в работе ЖКТ. На более поздних сроках (в самом конце третьего триместра) диарея может быть вызвана подготовкой женского организма к предстоящим родам. Если кал с кровью у женщины на поздних сроках беременности не ассоциируется с болезненными симптомами и является единичным случаем, от применения лекарственных средств можно отказаться. Это может быть следствием лопнувшего сосуда.
Однако причины диареи могут быть и более серьезными, так как у беременных снижен иммунитет. Например, любые инфекции могут оказать влияние на большое количество крови в кале при беременности, а также на частые диареи. Определить точные причины и назначить лечение может лишь специалист.
Диагностика и анализы
Для того чтобы идентифицировать причины крови в стуле у взрослого, проводится комплексная диагностика. Она включает в себя:
- изучение истории болезни и выяснение клинической картины патологии. Желательно опросить не только самого больного, но и его родственников;
- осуществление тщательного физикального осмотра;
- тест на скрытую кровь в кале является одним из обязательных диагностических методов;
- целостный анализ крови, который позволяет выявить воспалительные изменения;
- биохимический анализ крови, позволяющий контролировать работу органов ЖКТ;
- общий анализ мочи.
Как лечить жидкий стул с кровью у взрослого
После того, как специалисты определились с причиной того, что с калом выходит кровь, можно говорить о восстановительном курсе. Рекомендовано применение лекарственных наименований (антибактериальных средств, кортикостероидов, ферментов и многих других). Справиться со сгустками крови в кале у взрослого позволит соблюдение диеты, дезинтоксикация организма и очищение кишечника. Специалисты настаивают на:
- восстановлении водного и электролитного баланса;
- проведении физиотерапевтических процедур;
- внедрении дополнительных методик – гомеопатия, народные средства, однако их применение должно быть согласовано с лечащим врачом.
Может потребоваться и хирургическое вмешательство, которое осуществляется исключительно по показаниям. Допустим, при инвагинации (один из видов непроходимости кишечника), идентификации онкологии или новообразований.
В профилактических целях, чтобы в будущем исключить появление темной крови в кале у взрослого, потребуется вести максимально активный и здоровый образ жизни. Родители должны отслеживать рацион ребенка, свести к минимуму применение медикаментов. Важным условием окажется ограничение стрессов, а также контроль над рационом матери, осуществляющей грудное вскармливание.
Один из признаков заболевания желудочно-кишечного тракта – стул с кровью. Причины его различаются – от трещин заднего прохода и геморроя до тяжелых недугов. Вы можете обнаружить кровяные выделения на нижнем белье или туалетной бумаге, но в любом случае симптом требует немедленного обращения за врачебной помощью. Главный специалист – проктолог, но иногда требуется консультация гастроэнтеролога, эндокринолога, иммунолога.
В статье мы расскажем о причинах такого симптома, как стул с кровью без боли у взрослого человека, подскажем, что делать и на что обратить внимание.
Причины крови в стуле
Различают два вида крови в стуле:
- Видимую. Ее видно невооруженным взглядом на поверхности испражнений, туалетной бумаге или белье. Причинами могут стать травмы, болезни и повреждения нижних отделов кишечника, прямой кишки. Кровь ярко-алого, красного цвета.
- Скрытую. Такой вид кровянистых выделений невозможно рассмотреть невооруженным глазом. Кровь меняет свой цвет, становится бурой, черной из-за того, что на нее действуют пищеварительные соки. Причинами такого явления могут быть патологии верхних отделов ЖКТ, гепатобилиарной системы и почек. Незначительные примеси скрытой крови появляются как результат носового кровотечения, кровоточивости десен при пародонтозе, после удаления зубов.
Испражнения с кровью без боли возникают при вирусных и бактериальных инфекциях, инфекционных заболеваниях и гельминтозе.
Такие недуги провоцируют болезненность, дискомфорт и выделение крови вместе с калом наружу во время стула. Даже один раз появившаяся в кале кровь или её выделение из анального отверстия – повод обратиться за медицинской помощью. Вовремя проведенные обследование и лечение предотвращают тяжелые проблемы со здоровьем.
Геморрой – распространенная причина кровоточивости при стуле. Причины болезни различаются в зависимости от пола и возраста. Геморрой у девушек имеет совсем другие причины, что у рожавших женщин.
Возникший геморрой у подростков – в большинстве случаев результат неправильного образа жизни, вредных привычек.
Читай также
Лечение геморроя лазером
Первые признаки геморроя у мужчин появляются к 40-50 годам.
 Жидкий стул с кровью может быть следствием инфекций и заболеваний ЖКТ
Жидкий стул с кровью может быть следствием инфекций и заболеваний ЖКТ Сопутствующие симптомы
Если появился стул с кровью у взрослого, причины определяет врач. Сопутствующие симптомы могут различаться в зависимости от первопричины, вызвавшей патологию.
В разных случаях пациент жалуется на:
- диарею или запор;
- метеоризм;
- вздутие живота;
- боли в области брюшины (они могут быть с разных сторон);
- изжогу и отрыжку;
- общую слабость;
- потерю аппетита.
При геморрое к стулу с кровью присоединяются зуд и жжение в области промежности боль возле анального отверстия. Пациент жалуется на расстройства стула, ощущение тяжести в нижней части живота и промежности после выполнения физических нагрузок. Узлы могут прощупываться или выпадать из анального отверстия. Лечением геморроя занимается врач-проктолог.
На начальных стадиях болезнь протекает практически бессимптомно, но при их обнаружении лучше сразу обратиться к врачу. Без адекватного лечения заболевание переходит в запущенную стадию, когда требуется хирургическое вмешательство. Позднее добавляются частые кровотечения, болезненность из-за появления трещин слизистых оболочек, таким состояниям сопутствует хроническая анемия.
 Болезни прямой кишки, анальной области. Проблемы такого характера сопровождаются болью при дефекации, запорами
Болезни прямой кишки, анальной области. Проблемы такого характера сопровождаются болью при дефекации, запорами Существует ряд симптомов, при которых вызывают бригаду неотложной помощи:
- повышение температуры тела;
- острые, режущие боли в животе;
- появление большого количества алой крови с каловыми массами;
- потеря сознания;
- тошнота и рвота;
- сильная сонливость и спутанность сознания.
Ректальное кровотечение создаёт серьезную угрозу жизни. Поэтому нужно срочно обратиться за лечением. Так как такой симптом может быть вызван рядом патологий, понадобится консультация терапевта, проктолога, хирурга, гастроэнтеролога и онколога.
Возможные причины
Причины геморроя в каждом конкретном случае зависят от пола и возраста человека. К провоцирующим факторам относятся:
- наследственная предрасположенность;
- малоподвижный образ жизни;
- беременность;
- сидячая работа;
- вредные привычки;
- неправильное питание (увлечение «жесткими» монодиетами, мало растительной клетчатки в рационе, большое количество острой пищи, алкоголя);
- тяжелый физический труд.
К располагающим факторам относятся постоянные эмоциональные стрессы, нервное перенапряжение.
Читай также
Меновазин при геморрое: как и когда можно применять?
 Иногда причинами жидкого стула с кровью у взрослого могут быть последствия алкогольного опьянения
Иногда причинами жидкого стула с кровью у взрослого могут быть последствия алкогольного опьянения Лечение и диагностика
При первых признаках геморроя следует обратиться за консультацией. Успешное излечение возможно лишь при комплексном лечении.
Комплексная диагностика включает:
- сбор анамнеза, жалобы пациента (позволяет выявить другие симптомы болезни);
- пальцевое исследование прямой кишки;
- лабораторные исследования;
- инструментальные методы обследования.
Лабораторные методы диагностики при обнаружении крови в стуле:
При необходимости проводится также анализ кала на скрытую кровь. Инструментальные методы обследования помогают уточнить диагноз:
- УЗИ органов брюшной полости;
- рентгенография (кишечника, при необходимости желудка);
- колоноскопия;
 Анализ кала на скрытую кровь, он позволяет обнаружить следы гемоглобина в фекалиях
Анализ кала на скрытую кровь, он позволяет обнаружить следы гемоглобина в фекалиях - аноскопия;
- ректороманоскопия;
- компьютерная томография;
- магнитно-резонансная томография;
- лапароскопическое исследование (применяется при установлении диагноза и в терапевтических целях).
После установления точного диагноза врач-проктолог составляет схему лечения. На начальной стадии болезни возможно консервативное лечение. Оно включает в себя местную терапию (направленную на устранение симптомов) и системную, устраняющую первопричины.
Консервативная терапия включает:
- медикаментозное лечение;
- нормализацию рациона питания;
При ректальных кровопотерях, вне зависимости от диагноза, врач назначит средства от анемии – витаминные комплексы содержащие железо, – «Мальтофер», «Тардиферон», «Актиферрин».
Если причина появления крови в испражнениях – геморрой, врач назначает медицинские средства, устраняющие воспаление, убирающие отек и боль в области малого таза. Также применяются пероральные лекарственные формы – венотоники. Они нормализируют отток венозной крови, препятствуют образованию тромбов.
 При трещинах заднего прохода особых медикаментов пациенту не требуется
При трещинах заднего прохода особых медикаментов пациенту не требуется При геморрое применяются:
- мази и кремы – «Проктозан», «Релиф», «Проктоседил», «Анузол»;
- таблетки – «Детралекс», «Троксевазин», «Гинкофар».
Если геморрой на последних стадиях, то используется вспомогательная лекарственная терапия. В то же время назначается метод хирургического лечения. Малоинвазивные способы терапии широко распространены. Они не требуют стационарного нахождения больного в амбулатории, а реабилитация составляет 2-7 дней. В некоторых случаях потребуется полноценная хирургическая операция под общим или спинальным наркозом. Геморроидэктомия назначается в последнюю очередь, а курс реабилитации доходит до 30 дней.
Для того чтобы убедиться в наличие крови в экскрементах, вспомните что вы ели за день до того, как обнаружили кровь. Помидоры, черника и свекла способны окрасить кал в красный цвет. Если вы принимаете поливитамины или другие лекарства, в состав которых входит железо, они тоже меняют цвет экскрементов. Но это просто окраска.
Если вы убедились, что это кровь, то читайте дальше, чтобы узнать перечень болезней, которые могут вызвать такую реакцию организма. Кал с кровью у взрослого может быть признаком следующих болезней:
Про сальмонеллез и дизентерию уже писали в статье Кал с кровью у ребенка , так как в основном эти болезни встречаются у детей.
Геморрой и трещины
I84 , K60

При геморрое выделяется алая кровь во время опорожнения, вследствие разрыва геморроидальных узлов. Если кровотечения сильные, то может возникнуть железодефицитная анемия у больного. Больные геморроем, ощущают постоянное присутствие инородного тела в области заднего прохода. Также данной болезни свойственен зуд и жжение. Геморрой бывает внутренним и внешним. Для лечения внутреннего геморроя применяются свечи, а для лечения внешнего мази. Это могут быть свечи анестезол или мазь проктозан, соответственно.
При трещинах анального отверстия кровь бывает ярко красного цвета и выделяется в небольших количествах, а во время дефекации бывают жгучие боли, которые могут длиться часами после опорожнения. Для лечения и облегчения состояния применяются ректальные свечи с облепихой или глицериновые свечи с анестезином. Для предотвращения анальных трещин в свой ежедневный рацион включите отруби.
Коды по Международной Класификации Болезней: K25 , K26
Во время язвы желудка кал с кровью в явном виде не наблюдается. Но у 20% больных язвой желудка наблюдается кал черного цвета. Это и есть кал с кровью, так как черный цвет говорит о наличии скрытой крови в кале. Такой цвет возникает в результате контакта гемоглобина с желудочным соком. Во время обострений может наблюдаться также кровавая рвота.
При лечении язвы желудка и двенадцатиперстной кишки применяются медикаментозные и хирургические методы лечения. При медикаментозном лечении применяются антациды, блокаторы желудочной секреции и цитопротекторы. Хирургическое лечение показано в основном при осложнениях болезни. Но плохо заживающие язвы желудка, особенно у пожилых людей, тоже лечатся хирургическим путем, так как есть большая вероятность перехода к раку желудка.

Код по Международной Класификации Болезней: K51
Под язвенным колитом подразумевается воспаление толстой кишки, которое поражает слизистую оболочку прямой кишки и некоторые отделы толстой кишки. Эта патология кишечника имеет рецидивирующий и хронический характер. Этиология заболевания до сих пор точно не известна. Ученые не исключают версию воздействия на организм определенного инфекционного агента, однако неизвестно, какая эта инфекция. Есть версии передачи язвенного колита генетическим путем. Причиной могут быть кишечный дисбактериоз , психологические нарушения, и снижение защитных сил организма.
Симптомы язвенного колита

При язвенном колите отмечаются как кишечные (или местные), так и общие симптомы. Из кишечных признаков самой основной является кал с кровью. Это возникает в результате ректального кровотечения. Тут же заметим, что кал с кровью бывает даже в стадии ремиссии болезни, и отмечается у всех больных. Разница в том, что во время ремиссии, кровь наблюдается намного меньше, чем в момент обострения. Цвет крови бывает алым. Ректальные кровотечения возникают, как результат нарушения циркуляции крови в толстой кишке. Еще этому способствуют изъязвления, либо эрозия . Также причиной возникновения ректальных кровотечений может быть как легкая ранимость сосудов кишки, так и нарушение стула. У больного наблюдается понос, иногда сменяющийся запорами. При язвенном колите больные жалуются на частые ложными позывы к дефекации. Боль в животе – еще один признак патологического состояния, который отмечается в левой части живота. После дефекации боли затихают.
Говоря об общих признаках данной патологии, нужно отметить частые депрессии, общее недомогание, чрезмерную слабость, снижение работоспособности, снижение веса. Если лечение откладывать надолго, могут развиваться такие осложнения как перитонит, опухоли, массивные кишечные кровотечения, полипоз и поражения печени. Для лечения больному назначают специальную диету, а в качестве медикаментозного лечения применяются иммунодепрессанты, глюкокортикоиды, сульфасалазин и его производные.
Коды по Международной Класификации Болезней: K62.0 , K62.1

Клетки слизистой оболочки кишечника регулярно обновляются. Раз в три-четыре дня происходит полная смена клеток внутренней оболочки кишки. В результате нарушения этого процесса образуются полипы. Полипы бывают двух типов – на ножке и на широком основании. Полипы первого типа бывают небольшого размера и похожи на гриб. Полипы на широком основании более плоские и крупные. Полипы диагностируются в основном колоноскопией. Для этого эндоскоп пропускается через задний проход и осматривается участок кишечника глубиной до одного метра. Каждый человек, старше 50 лет, должен пройти эту процедуру.
Полипы на первый взгляд миролюбивы и безболезненны, но это обманное представление и скоро они начинают причинять неудобства и боль. Они опасны и мешают нормальной функции организма. Если долго игнорировать эту болезнь, он может переродиться в рак. Поэтому полип считается предраковым заболеванием, т.е. предрасполагающим к раку.
При полипах кишечника редко может наблюдаться кал с кровью.
Полипы толстой кишки
Чаще всего полип толстой кишки выявляется случайно, при профилактическом осмотре. Но чем позднее он обнаруживается, тем больше вероятность превращения в злокачественную опухоль. По статистике 20% обнаруженных полипов толстой кишки превращаются в рак. В редких случаях полип толстой кишки в начальной стадии может вызвать кровотечение. Но при больших размерах у 35% больных наблюдается ректальное кровотечение.
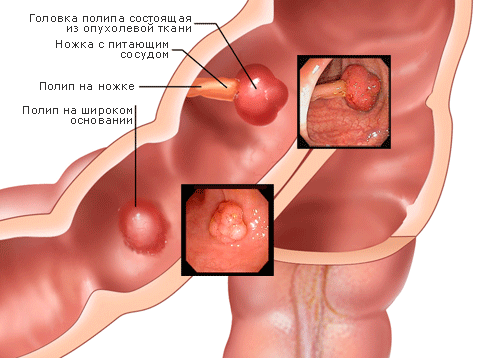
Полипы прямой кишки и сигмы
Полипы прямой кишки , как и другие виды полипа, имеют признаки доброкачественной опухоли. В начальной стадии эти разрастания ткани не атипичны и метастазирование отсутствует. Влияние на общее состояние больного, тоже незначительное. Однако длительно существующий полип легко может перерасти в злокачественную опухоль - колоректальный рак .
Кал с кровью бывает еще при раке кишечника. Колоректальный рак считается одним из самых частых причин смерти людей от рака. Каждый год от него погибают около 55,000 людей. В большинстве случаев колоректальный рак возникает у пожилых людей, но встречается и у молодых. Среди молодых встречается у людей с наследственной предрасположенностью. Как правило, колоректальный рак перерождается из доброкачественного образования стенки кишки. Поэтому, важно раннее диагностирование полипа толстой кишки, своевременное избавление от него. Это достигается путем хирургического вмешательства. На сегодня во многих странах существует программа профилактики и ранней диагностики этой формы рака, благодаря чему специалисты пытаются снизить количество смертности от рака до минимума.


Клиническая картина колоректального рака
Одним из первых признаков колоректального рака считается чрезмерное скопление газов в толстой кишке и боль в области живота. Другим признаком является кал с кровью . Кровь может быть перемешена с калом, или обволакивать его сверху. Нередко при вышеупомянутом злокачественном новообразовании больные жалуются на запор или понос. Они жалуются на ощущение неполного опорожнения. Но все эти признаки являются неспецифичными. Следовательно, одними симптомами никак нельзя диагностировать наличие данного недуга.
Как вовремя обнаруживать колоректальный рак?
Самый эффективный метод раннего диагностирования данного недуга, это регулярное просеивающее обследование. Иначе оно называется скрининговым обследованием. Как отмечалось выше, это обследование рекомендуется проходить всем после пятидесяти лет. Для этого нужно хотя бы один раз в год исследовать кал на скрытую кровь. При обнаружении экскрементов с кровью, нужно проходить колоноскопию. В целях профилактики нужно постоянно бороться с запорами, потому что вследствие постоянного запора увеличиваются период контакта слизистой кишки с токсическими компонентами испражнений. В результате, данная область постоянно воспаляется. Поэтому рекомендуется каждый день употреблять большое количество жидкости, включать в пищу клетчатку и заниматься спортом.
Джафар Алиев для проекта Виртуальный Врач
дата последнего изменения: 25.07.2013
Заболевания желудочно-кишечного тракта очень распространены и занимают третье место среди причин смертности населения. Кровь в кале у взрослого выступает симптомом желудочно-кишечного кровотечения, тяжелого осложнения большого числа патологий. Такая ситуация требует всестороннего обследования, а порой и неотложного лечения.
Виды крови в фекалиях
Весомое значение для диагноза имеет копрограмма - лабораторный анализ кала. При макроскопическом исследовании лаборант визуально определяет присутствие крови в испражнениях, ее приблизительное количество, цвет, характер распределения. Кровь в кале бывает:
- по цвету – яркая алая, темная, черная;
- по характеру распределения в кале – сгустки, прожилки, вкрапления, равномерное окрашивание.
При осмотре присутствие посторонних примесей в испражнениях может не определяться. В таких случаях проводят анализ кала на скрытую кровь. Оценка цвета крови, характера ее распределения в фекалиях позволяет предположить возможные заболевания.
Причины появления стула с кровью
Гемоглобин, содержащийся в эритроцитах, имеет специфическую окраску. Свежая алая кровь в кале бывает при геморрое и трещинах ануса. Ее след на бумаге при посещении туалета или белье свидетельствует о расположении источника кровотечения в заднепроходном отверстии. Не оставляющая помарок ярко-красная кровь в кале появляется по таким причинам, как внутренний геморрой, неспецифический язвенный колит.
 Кровь теряет яркую окраску при взаимодействии с кишечным содержимым. Это происходит из-за окисления гемоглобина в эритроцитах. Чем выше расположен источник кровотечения, чем длительней контакт с содержимым пищеварительного тракта, тем темнее кровь. Причины - энтериты разного происхождения, болезнь Крона. Мелена, кал черного цвета, появляется вследствие окисления гемоглобина соляной кислотой в желудке.
Это симптом язвенной болезни, эрозивного геморрагического гастрита.
Кровь теряет яркую окраску при взаимодействии с кишечным содержимым. Это происходит из-за окисления гемоглобина в эритроцитах. Чем выше расположен источник кровотечения, чем длительней контакт с содержимым пищеварительного тракта, тем темнее кровь. Причины - энтериты разного происхождения, болезнь Крона. Мелена, кал черного цвета, появляется вследствие окисления гемоглобина соляной кислотой в желудке.
Это симптом язвенной болезни, эрозивного геморрагического гастрита.
Заболевания желудка и сопутствующие симптомы
Черный кал является признаком обильного кровотечения. Возникает при язвенной болезни желудка и 12-ти перстной кишки. Причиной патологии у взрослых может быть повышение кислотности желудочного сока вследствие нерегулярного питания, употребление алкоголя, длительный прием нестероидных противовоспалительных препаратов.
Провоцирующим фактором возникновения язвенной болезни является также бактерия хилорибактер пилори, которую обнаруживают у 90% больных с язвой 12-ти перстной кишки и у 60% с поражением желудка. Микроорганизмы содержат фермент уреазу, который повреждает стенки желудка, вызывает воспаление и кровотечение.
При язвенной болезни симптоматика разнообразная:
- характерны боли в эпигастрии, которые усиливаются во время приема пищи;
- изжога, тошнота;
- периодическая рвота «кофейной гущей»;
- кровотечения обильные, сопровождаются уменьшением боли в подложечной области;
- каловые массы обильные, черного цвета.
Эрозивный геморрагический гастрит развивается остро после приема алкоголя, нестероидных противовоспалительных препаратов, отравления щелочами и кислотами. На слизистой оболочке желудка образуются поверхностные язвы, которые и служат источником кровотечения. Характерны боли в животе, тяжесть в желудке после еды, тошнота, кровавая рвота, повышенное слюноотделение, кал становится черным.
Симптоматика при заболеваниях тонкого кишечника
Болезнь Крона - тяжелая иммуноопосредованная патология ЖКТ, причины которой до конца не известны. На слизистой оболочке кишечника образуются очаги воспаления. Локализуются чаще всего в месте перехода тонкой кишки в толстую. Симптомы напоминают аппендицит - боли в правой подвздошной области, раздражение брюшины. Заболевание сопровождается поносом, кал желтый с примесью слизи, запекшейся свернувшейся кровью, иногда содержит кровянистые сгустки, сукровицу.
Энтериты инфекционной этиологии проявляются болью в животе, диареей, вздутием кишечника. Если перистальтика усиленная, кровь перемешивается с калом, не всегда имеет темный цвет вследствие непродолжительного контакта с содержимым пищеварительного тракта.
Для дизентерии характерны испражнения, равномерно окрашенные алой кровью, могут выглядеть как «малиновое желе». Энтериты сопровождаются обезвоживанием, из-за обильного частого жидкого стула. Проявляется сухостью кожи, слизистых оболочек, мочи выделяется немного. Падает артериальное давление, учащается пульс, повышается температура тела.
Болезни толстой и прямой кишки
Неспецифический язвенный колит - заболевание, в развитии которого основное значение придают наследственности, аутоиммунным процессам в сочетании с неблагоприятными факторами внешней среды - загрязнением атмосферы, употреблением недоброкачественной пищи, плохим качеством питьевой воды.
На слизистой оболочке толстой кишки появляются множественные язвы, которые легко кровоточат. На начальных этапах заболевания кровяные потери незначительные, наблюдается стул с кровью без боли. При прогрессировании болезни появляются ложные позывы к дефекации. Кал светлый, кровяной, количество крови, выделяемой с фекалиями, постепенно увеличивается. Кровотечения могут стать профузными, угрожающими жизни больного.
 Геморрой - варикозное расширение особых вен конечного отдела прямой кишки. Дефекации болезненны, сопровождаются выделением неизмененной крови, которая не смешивается с калом. Больные жалуются на зуд в области заднего прохода. Геморроидальные узлы могут выпадать, ущемляться. При этом возникает воспаление, некроз, острые боли. Пациенты нуждаются в неотложной медицинской помощи.
Геморрой - варикозное расширение особых вен конечного отдела прямой кишки. Дефекации болезненны, сопровождаются выделением неизмененной крови, которая не смешивается с калом. Больные жалуются на зуд в области заднего прохода. Геморроидальные узлы могут выпадать, ущемляться. При этом возникает воспаление, некроз, острые боли. Пациенты нуждаются в неотложной медицинской помощи.
Анальные трещины не представляют большой опасности для здоровья человека, но способны превратить дефекацию в болезненную процедуру. Возникают из-за травм ануса твердым калом при запорах, присутствии в фекалиях косточек, других твердых предметов, часто бывают у женщин после родов. Трещина имеет рубцовые края, которые при дефекации растягиваются, вызывая боль и кровотечение.
Лабораторные анализы
Кроме общих анализов крови, мочи при обследовании определяют наличие скрытой крови в кале с помощью реакции Грегерсена. К небольшому количеству кала добавляют бензидин, порошок бария и уксусную кислоту. Скрытая кровь в кале вызовет синее окрашивание препарата. Анализ нередко дает ложноположительные результаты из-за присутствия в испражнениях гемоглобина из мясных пищевых продуктов. Применяют также пробу с гваяковой смолой, если цвет раствора кала с реактивом не изменяется, то это норма. При наличии крови появляется фиолетовое окрашивание. Данная проба эффективна только при анализе кала с большим количеством крови в исследуемом материале, поэтому применяется довольно редко.
Современным лабораторным методом распознавания эритроцитов в кале является иммунохимический анализ, который основан на образовании комплексов антиген – антитело.
К исследуемому материалу добавляют антитела к человеческому гемоглобину (антигену), меченные ферментом. После образования иммунных комплексов вводят индикатор, краситель, который взаимодействует с ферментом антител, связанных с антигеном. Появление окрашивания означает присутствие крови в исследуемом материале.
Всем больным язвенной болезнью желудка следует делать анализ на выявление хилорибактер пилори. Материалом для исследования служат кусочки слизистой оболочки желудка, полученные при биопсии во время гастроскопии. Образец помещают в раствор с мочевиной и индикатором. Уреаза, фермент бактерий, расщепляет реактив, индикатор меняет окраску препарата, что свидетельствует о присутствии хилорибактера в исследуемом материале.
Инструментальные методы обследования
Кровь в стуле может быть симптомом тяжелого заболевания. Поэтому для определения локализации источника кровотечения, уточнения диагноза применяют эндоскопические методы исследования. Врач вводит эндоскоп через естественные отверстия на теле человека, осматривает внутренние органы изнутри. Все устройства имеют канал, через который проводят инструмент для взятия материала на исследование.
Щадящий, не инвазивный метод - мазок отпечаток. К исследуемому участку подводят инструмент с тканевым тампоном на конце. Затем его извлекают, полученный материал отправляют в лабораторию для цитологического исследования.
 При взятии материала для гистологического исследования через канал эндоскопа проводят инструмент с щипчиками на конце. Захватывают и извлекают кусок слизистой или другого материала. Метод инвазивный, из образовавшейся ранки возникает необильное кровотечение, которое прижигают электрокоагуляцией. Из полученного материала готовят срезы для микроскопии. Метод информативный, позволяет установить точный диагноз.
При взятии материала для гистологического исследования через канал эндоскопа проводят инструмент с щипчиками на конце. Захватывают и извлекают кусок слизистой или другого материала. Метод инвазивный, из образовавшейся ранки возникает необильное кровотечение, которое прижигают электрокоагуляцией. Из полученного материала готовят срезы для микроскопии. Метод информативный, позволяет установить точный диагноз.
Профилактика желудочно-кишечных кровотечений
Предупреждение заболеваний пищеварительной системы состоит в здоровом образе жизни, правильном питании, отказе от вредных привычек. Необходимо принимать лекарства только по назначению врача, не заниматься самолечением. Стоит избегать острых приправ, консервированных продуктов, исключить алкоголь. Рацион должен включать довольно много кисломолочных продуктов. Регулярно, не реже одного раза в год, следует проходить профилактические медицинские осмотры.
Профилактика кровотечений состоит также в своевременной диагностике и эффективном лечении хронических заболеваний ЖКТ. Особое значение придают эрадикационной (уничтожающей) противоязвенной терапии, направленной на ликвидацию хелиробактера. Европейским обществом по изучению этой бактерии предложена схема лечения:
- омепразол или лансопразол;
- кларитромицин, амоксициллин.
Препараты первой группы относятся к ингибиторам протонного насоса, новым фармакологическим средствам, подавляющим секрецию соляной кислоты в желудке. Кларитромицин, амоксициллин - антибиотики с широким спектром антимикробной активности. Эрадикационную терапию назначают на 10 дней больным с язвенной болезнью желудка и 12-ти перстной кишки в период ремиссии для предупреждения обострений и кровотечений.
Лечение желудочно-кишечных кровотечений
Терапия зависит от объема кровопотери, состояния больного, тяжести и характера основного заболевания. При большом количестве теряемой крови, падении артериального давления в первую очередь внутривенно вводят солевые растворы, глюкозу, плазму.
При снижении числа эритроцитов, количества гемоглобина, нарастании анемии необходимы трансфузии эритроцитарной массы. После восполнения объема циркулирующей крови, коррекции анемии, восстановления показателей гемодинамики назначают гемостатическую терапию. Хороший кровоостанавливающий эффект оказывает замороженная плазма, фибриноген, тромбоцитарная масса, аминокапроновая кислота, дицинон.
При эндоскопии применяют электрокоагуляцию кровоточащего сосуда, введение склерозирующих и сосудосуживающих препаратов - адреналина, этанола, пилокарпина. Продолжающееся кровотечение купируют хирургическим лечением.
После экстренной помощи приступают к терапии основного заболевания, вызвавшего появление крови в стуле. При язвенной болезни желудка и 12-ти перстной кишки, эрозивном гастрите эффективны препараты, снижающие кислотность желудочного сока, антациды. Различают:
- всасывающиеся препараты - сода, жженая магнезия, ренни, викаир;
- не всасывающиеся - альмагель, топалкан, фосфалюгель, малаокс.
 Медикаменты первой группы оказывают мгновенное действие. Недостаток этих средств - эффект рикошета, через 2–3 часа после приема препарата секреция соляной кислоты в желудке увеличивается. Поэтому всасывающиеся антациды принимают для одноразового снижения кислотности желудочного сока, например, при изжоге.
Медикаменты первой группы оказывают мгновенное действие. Недостаток этих средств - эффект рикошета, через 2–3 часа после приема препарата секреция соляной кислоты в желудке увеличивается. Поэтому всасывающиеся антациды принимают для одноразового снижения кислотности желудочного сока, например, при изжоге.
Для длительного лечения заболеваний желудка применяют не всасывающиеся антациды. Ингибиторы протонного насоса являются самыми современными антисекреторными средствами. К препаратам этой группы относятся: омепразол, пантопразол, лансопраззол, рабепразол, эзомепразол. Они эффективно, на длительный период снижают кислотность желудочного сока, хорошо переносятся больными.
Лечение болезни Крона, энтеритов проводят противовоспалительными, антибактериальными средствами. При заболеваниях прямой кишки необходимо обратиться к врачу проктологу. Осложнения геморроя - выпадение, ущемление узлов, хронические анальные трещины требуют хирургической операции.
Причины появления крови в стуле у взрослого часто связаны с заболеваниями ЖКТ, осложненными кровотечением. Это всегда сопровождается неприятными симптомами и опасно потерей трудоспособности, инвалидностью и даже летальным исходом. Поэтому важно соблюдать правила профилактики и периодически проходить базовые обследования. При своевременной диагностике лечение будет быстрым и эффективным.
Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Кровотечения в разных отделах желудочно-кишечного тракта
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на .
Перфорация язвы
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника . При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Алая кровь в кале
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита , дивертикулеза кишечника , инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона .
Язвенный колит
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой
Анальная трещина
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе . Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис , гонорея , СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь .
Колоректальный рак
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
Что делать, если в кале обнаружена кровь
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.

Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:

