Парапроктит и геморрой: какая связь? Симптомы парапроктита и способы лечения в домашних условиях Парапроктит и его последствия.
Парапроктит – крайне неприятное заболевание, возникающее при развитии воспалительного процесса и нагноения в тканях, окружающих прямую кишку. Попадание в них инфекции происходит через анальные железы из просвета прямой кишки. Возникновению парапроктита чаще всего способствует снижение иммунитета, расстройства стула (диарея или запоры), проктологические патологии ( , анальная трещина, ).
Различают острый (выявлен впервые) и хронический парапроктит (рецидивирующий). Хроническая форма заболевания развивается в результате неправильного или неполного лечения острого парапроктита.
Симптомы острого парапроктита
Симптомами острого парапроктита помимо прочих являются запоры и ложные позывы к дефекации.Для острой формы заболевания характерно внезапное начало с бурными клиническими проявлениями:
- симптомы общей интоксикации организма: слабость, головная боль, снижение аппетита, повышение температуры тела до 39 С, озноб;
- расстройства стула, проявляющиеся в и болезненных, чаще всего безрезультатных, позывов к дефекации;
- болезненное мочеиспускание;
- болевые ощущения внизу живота, в малом тазу, в области прямой кишки и ануса, усиливающиеся во время акта дефекации.
Симптомы парапроктита могут отличаться в зависимости от локализации воспалительного процесса.
При подкожном парапроктите с первых дней заболевания появляется покраснение кожи, отечность, уплотнение тканей окружающих анус. При прощупывании этого участка возникает резкая боль, иногда больные даже не могут сидеть из-за выраженного болевого синдрома.
Другие формы парапроктита, при которых патологический процесс затрагивает глубже лежащие ткани, диагностируются труднее, и зачастую в течение длительного времени у больных наблюдаются только общие симптомы болезни. Из-за этого они нередко пытаются лечиться самостоятельно, расценивая ухудшение самочувствия, как респираторную инфекцию. Через 1-2 недели состояние больных значительно ухудшается, что становится причиной для экстренного обращения за медицинской помощью.
У некоторых больных возможно внезапное самопроизвольное улучшение самочувствия, вдруг уменьшаются боли, температура тела нормализуется. При этом из прямой кишки, а у женщин иногда из влагалища, появляются обильные гнойные кровянистые выделения. Такая картина характерна для прорыва гнойника в результате расплавления стенки кишки (или влагалища у женщин).
Симптомы хронического парапроктита
Хроническая форма заболевания характеризуется образованием параректального свища – противоестественного канала, небольшое наружное отверстие которого открывается на коже промежности. Через свищ, при его хорошей проходимости, происходит выделение гноя из очага воспаления. Если отток гноя затруднен, то по ходу свищевого канала могут сформироваться дополнительные полости.
Симптомы хронического парапроктита проявляются волнообразно, фаза обострения сменяется фазой ремиссии. В фазу ремиссии больных беспокоит только гнойно-сукровичное отделяемое из свища, болевые ощущения обычно отсутствуют. Постоянные выделения из свища раздражают кожу вокруг него, что может вызвать зуд и раздражение кожи промежности.
Фаза обострения развивается при закрытии просвета свищевого хода гноем и отмершими тканями. В таком случае у больного появляются все симптомы острого парапроктита. Следует отметить, что самостоятельно свищ не заживает, поэтому даже в том случае, если обострения заболевании возникают редко и мало беспокоят больного, обращение за медицинской помощью все же необходимо.
Лечение парапроктита
Любая форма парапроктита требует безотлагательного хирургического лечения. Во время операции врач производит вскрытие гнойного очага и выполняет его дренирование, а также находит и удаляет источник инфекции. Оперативное вмешательство никогда не производится под местным обезболиванием, больным выполняется перидуральная анестезия или общий наркоз. После проведенной операции у больных обычно наступает полное выздоровление.
При хроническом парапроктите хирургическое вмешательство обычно стараются назначать на период ремиссии заболевания. Выполняется операция по иссечению сформировавшегося свища. В качестве предоперационной подготовки возможно назначение курса антибактериальной терапии и физиотерапевтического лечения. Но операция может быть и отложена, если в результате длительной ремиссии заболевания, свищевое отверстие временно закрылось. В таком случае врачу бывает трудно выявить область поражения.
В послеоперационном периоде всем больным назначается терапия антибиотиками широкого спектра действия, дезинтоксикационная и общеукрепляющая терапия, выполняется хирургическая обработка послеоперационной раны. Соблюдение гигиены в этой области показано и после выписки из хирургического отделения стационара: мытье теплой водой с мылом 2 раза в день и после каждого акта дефекации.
Профилактика
 Своевременное лечение болезней прямой кишки (в частности, геморроя) снизит риск развития парапроктита.
Своевременное лечение болезней прямой кишки (в частности, геморроя) снизит риск развития парапроктита. Профилактика парапроктита несложна:
- своевременное лечение заболеваний прямой кишки (геморрой, анальная трещина и др.);
- лечение заболеваний, сопровождаемых зудом и раздражением кожи вокруг ануса (глистная инвазия, сахарный диабет, колит);
- нормализация пищеварения с целью недопущения возникновения запоров и поносов;
- избегание переохлаждений;
- укрепление иммунитета;
- соблюдение правил интимной гигиены.
К какому врачу обратиться
При появлении проблем с прямой кишкой следует обратиться к проктологу. После того как заболевание будет излечено, необходима консультация гастроэнтеролога и диетолога для нормализации питания, эндокринолога для исключения сахарного диабета.
Парапроктит представляет собой гнойное воспаление, формирующееся в жировой клетчатке, которая окружает в своем расположении анальный сфинктер и прямую кишку. Парапроктит, симптомы которого определяются в зависимости от формы течения заболевания, после геморроя, является одним из самых частых заболеваний, возникающих в области прямой кишки.
Общее описание
Гнойный парапроктит может существовать в острой и хронической своей форме. Острая в частности заключается в образовании абсцессов жировой клетчатки (то есть, полостей ограниченного масштаба с гноем). Что касается хронической формы, то парапроктит может проявляться в виде параректальных (околопрямокишечных) свищей или же в виде свищей перианальных (окружающих анальное отверстие), которые образуются в большинстве случаев вслед за перенесенным больным ранее острым парапроктитом.
Классификация форм парапроктита
Особенности каждой формы парапроктита определяют следующие ее разновидности:
- Острый парапроктит
- В зависимости от этиологии:
- Обычный острый парапроктит;
- Анаэробный острый парапроктит;
- Специфический острый парапроктит;
- Травматический острый парапроктит.
- В зависимости от локализации инфильтратов (затеков, гнойников, свищей):
- Подкожный острый парапроктит;
- Ишиоректальный острый парапроктит;
- Ретроректальный острый парапроктит
- Подслизистый острый парапроктит;
- Пельвиоректальный острый парапроктит;
- Некротический парапроктит.
- Хронический парапроктит
- В зависимости от особенностей анатомических признаков свищей:
- Полные свищи;
- Неполные свищи;
- Наружные свищи;
- Внутренние свищи.
- В зависимости от расположения свищевого внутреннего отверстия:
- Передний;
- Боковой;
- Задний.
- В зависимости от отношения к волокнам сфинктера свищевых волокон:
- Интрасфинктерный;
- Экстрасфинктерный;
- Транссфиктерный.
- В зависимости от степени сложности свища:
- Простые;
- Сложные.
Ниже представлена анатомическая классификация парапроктитов в зависимости от расположения очагов:
Пути развития воспаления околопрямокишечной клетчатки
Развитие парапроктита происходит в результате проникновения в околопрямокишечную клетчатку различных разновидностей грибков и микроорганизмов. Преимущественно инфицирование провоцируется за счет воздействия нескольких видов возбудителей, однако основой для него, прежде всего, выступают микробы, чье размножение происходит в условиях абсолютного отсутствия кислорода. Данным видом микробов являются анаэробы, которые по своей сути являются самыми агрессивными из существующих. Анаэробы способны в кратчайшие сроки вызвать поражения клетчатки и непосредственно прямой кишки настолько сильные, что это может быть сопряжено с полным их омертвением.
Попадание данных микроорганизмов в рассматриваемую среду, которая, по сути, полностью ограничена от воздействий внешнего мира, возможно двумя способами:
- Гематогенный (то есть, с током крови). Местные воспалительные процессы, происходящие в прямой кишке (в виде тромбоза геморроидальных узлов, инфицирования анальной трещины, нагноения анальных желез) сопряжены с интенсивным размножением бактерий, которые проникают непосредственно в сосуды. Уже после этого, вместе с током крови, происходит их попадание в околопрямокишечную клетчатку. В очень редких случаях, однако, не без исключения этой возможности, даже инфекционный процесс отдаленного типа (кариес, и пр.) может вызвать парапроктит, как, собственно, и инфицирование иного типа органов.
- Контактный. Слизистая ЖКТ располагает железами, выделяющими специальный секрет в просвет кишечника и желудка, секрет этот служит для переваривания пищи. Таких желез не лишена и сама прямая кишка. За исключением незначительного объема пищеварительных ферментов (потому как переваривать больше нечего), секрет этот содержит в себе слизь, которая впоследствии способствует легкости прохождения вдоль кишки каловых масс и последующей дефекации. В некоторых случаях происходит воспаление этих желез, из-за чего они закупориваются, и впоследствии нагнаиваются. Разрыв нагноившейся железы приводит к попаданию в околопрямокишечную клетчатку инфекции, что и способствует возникновению парапроктита.
Помимо этого, в некоторых ситуациях возможным становится проникновение инфекции в клетчатку в результате травм и ранений, в том числе и при различных хирургических манипуляциях.
Факторы, способствующие развитию парапроктита
В числе предрасполагающих факторов, способствующих развитию парапроктита, выделим следующие:
- Частые запоры;
- Трещины в заднем проходе;
- Ослабление иммунной системы организма вследствие истощения, перенесенных ранее или ангины, а также по причине алкоголизма;
Острый парапроктит: симптомы
Истинный, то есть острый, парапроктит не является обычным нагноением, образующимся в параректальной клетчатке, как не является и банальным нагноением, аналогичным абсцессу или фурункулу, которые нередко образуются в случае инфицирования наружной перианальной области. Его проявления в частности сводятся к образованию гнойных свищей. Расположение устьев свищевых ходов сосредотачиваться может вблизи анального отверстия либо в отдаленном от него расстоянии, ближе к ягодицам.
Следует заметить, что сам диагноз острого парапроктита является прямым показанием к необходимости оперативного вмешательства. Характеризуется острая форма заболевания собственным острым началом, а также выраженностью клинических проявлений. Интенсивность последних в частности определяется местом локализации воспалительного очага, его размерами, особенностями спровоцировавшего его возбудителя и в целом сопротивляемостью организма.
Образующийся в околопрямокишечной клетчатке гной не находит выхода, а потому распространение гнойника будет происходить все дальше и интенсивнее. Несмотря на возможность в некоторых случаях прорыва омертвевших участков прямой кишки с последующим выходом гноя на промежность или же в полость прямой кишки, облегчение, достигаемое за счет этого, носит временный характер.
При остром парапроктите операция заключается во вскрытии инфекционного очага, а также в удалении имеющихся нежизнеспособных участков. При сопровождении этой формы заболевания образованием в виде свищевого хода, производится его иссечение. По завершению операции устанавливается дренаж, за счет которого гной свободно может истекать за пределы пораженной области.
Что касается конкретных симптомов, сопутствующих парапроктиту, то они в существенной степени варьируются в зависимости от каждого конкретного варианта расположения очага. Началу заболевания сопутствует короткий период, характеризующийся недомоганием, дополнительно отмечается слабость, головная боль. Температура соответствует отметке в 37,5°C и более, возникает озноб, ломота в суставах, мышцах. Аппетит отсутствует. Также отмечается расстройство мочевыделения и стула, возникают болезненные позывы к дефекации, мочеиспускание также характеризуется болезненностью. Помимо этого возникают болевые ощущения различной интенсивности, сосредоточенные в области низа живота, малого таза и прямой кишки, чье усиление в особенности актуально во время стула.
Перечисленные симптомы являются общими для всех форм острого парапроктита, однако, как мы уже отмечали, каждая из этих форм располагает собственными особенностями.
- Подкожный парапроктит. Уже с первых дней эта форма парапроктита выделяется в виде характерных проявлений. В частности к таковым относится покраснение кожи и образование отека, а также уплотнение, сосредоточенные в области рядом с анусом. Ощупывание участка определяет значительную болезненность, которая лишает возможности нормально сидеть из-за боли. Определить очаг воспаления без труда можно невооруженным взглядом, что, соответственно, позволяет обратиться к врачу при начальной стадии течения заболевания.
- Парапроктит тазово-прямокишечный (ретроректальный). В данном случае диагностирование вызывает массу сложностей, потому как течение процесса происходит в самой глубине малого таза, причем симптомы, в виде которых этот процесс проявляется, носят общий для других форм характер. Больные в этом случае обращаются к терапевту и к гинекологу, а то и вовсе самостоятельно пытаются проводить лечение, диагностируя собственное состояние в качестве респираторной инфекции. Данный период может затянуться сроком до двух недель, чему сопутствует постепенное ухудшение состояния больного. Помимо этого нарастает симптоматика, соответствующая интоксикации. Боль приобретает все большую интенсивность, усугубления возникают в процессах мочевыделения и стула. В некоторых случаях возможно внезапное улучшение самочувствия, при котором боли уменьшаются, а температура нормализуется. При этом появляются гнойные выделения обильного характера проявления, в которых примесью идет кровь. Возникает такая картина в результате прорыва в прямую кишку гнойника из-за расплавившейся ее стенки. Примечательно, что у женщин подобное вскрытие гнойника аналогично может произойти во влагалище.
- Подвздошно-прямокишечный парапроктит (ишиоректальный парапроктит). Данная форма заболевания в собственной диагностике, как и в начальном течении, также вызывает определенные трудности. Причиной тому является неспецифичность симптоматики. Гнойное воспаление в этом случае сосредотачивается в подвздошно-прямокишечной ямке, что и определяет его название. Проявления местного характера возникают лишь к завершению недели, отмечаемой возникновением заболевания. Заключаются они в покраснении кожи над очагом ее воспаления, появляется отек. Ягодицы приобретают асимметричность, на основании чего уже и появляются подозрения в диагностировании на острый парапроктит.
- Подслизистый парапроктит. Расположение его, как можно догадаться, сосредоточено под слизистой прямой кишки. Симптоматика в этом случае аналогична проявлениям, свойственным подкожной форме парапроктита, однако особенность этой формы заключается в меньшей выраженности кожных изменений.
- Пельвиоректальный парапроктит. Данная форма заболевания характеризуется наибольшей тяжестью течения. Кроме того, она является и достаточно острой формой, основная особенность ее заключается в расположении очага выше мышц, что образует тазовое дно. Тонкий слой брюшины отделяет очаг от брюшной полости. Началу заболевания сопутствует озноб и ярко выраженная лихорадка. В числе местных симптомов пельвиоректального парапроктита определяют боль в области таза и боль внизу живота. По прошествии 10-12 дней наблюдается усиление боли, помимо чего также наблюдается задержка мочи и стула.
- Некротический парапроктит. Данная форма заболевания определяется в отдельную группу. Ее особенность заключается в стремительном распространении инфекции, чему сопутствуют обширные некрозы мягких тканей. Для их устранения требуется хирургическое иссечение, что оставляет за собой значительных размеров кожные дефекты, устраняемые впоследствии с помощью кожной пластики.
Хронический парапроктит: симптомы
Хронический парапроктит становится следствием недолеченной острой формы заболевания, а потому основные ее симптомы нередко повторяются в этом случае. Выраженность их, между тем, не столь интенсивна в проявлениях, чем при острой форме. Как правило, для хронического парапроктита характерным является образование параректального свища, проявления которого заключаются в выделении гноя или сукровицы в область промежности. Ввиду постоянства выделений кожа в этой области раздражается, появляется зуд.
При хорошем дренировании (то есть, при свободном для гноя выходе), параректальный свищ, как правило, пациентов не беспокоит ни болезненностью проявлений, ни характерным дискомфортом. Возникновение болевого синдрома в большей степени характерно для внутреннего неполного свища. Усиление боли в этом случае возникает при дефекации, после нее, соответственно, отмечается ее затихание. Данная особенность связана с улучшенным дренированием, возникающим за счет растяжения анального клапана в процессе дефекации.
Проявления симптоматики параректального свища характеризуются собственной волнообразностью, то есть, обострением, чередующимся с затиханием. Происходит это по причине закупорки пищевого просвета и образованием гнойного абсцесса, вслед за вскрытием которого больной испытывает облегчение. Следует заметить, что самостоятельно свищи не заживают, а течение в них гнойный процессов продолжается. В том случае, если в гнойном отделяемом определяются примеси крови, следует в срочном порядке произвести исследование, которое позволит определить возможную актуальность злокачественного образования.
Осложнения парапроктита
Осложнения возможны в любой из форм заболевания, будь то речь идет об остром течении процесса или о течении хроническом. Среди наиболее частых осложнений, которые может вызвать острый парапроктит, выделяют следующие:
- Расплавление стенок прямой кишки или влагалища гноем;
- Спонтанность вскрытия на поверхности кожи гнойника;
- Возможность перехода очага воспаления в область тазовой клетчатки;
- Расплавление гноем стенки кишки поверх аноректальной зоны при выходе в параректальную клетчатку кишечного содержимого с последующим распространением инфекции наряду с самим процессом;
- Вскрытие в полость брюшины гнойника при последующем развитии , а также распространение гноя в область забрюшинного пространства;
- Расплавление мочеиспускательного канала гноем;
- Распространение гнойного воспаления к другим клетчаточным пространствам.
Что касается осложнений хронической формы, то наиболее частые из них возникают по причине повторяющихся воспалений, а также по причине развития рубцовой ткани. Все это приводит, в свою очередь к сужению анального канала с последующей его деформацией. Это же касается сфинктера и, собственно, прямой кишки, которые ввиду подобных воздействий испытывают определенную недостаточность.
Лечение парапроктита
Единственным способом лечения, который позволяет устранить и острую, и хроническую форму парапроктита, является оперативное вмешательство.
Радикальная операция в случае с острым парапроктитом заключается во вскрытии гнойника и дренировании его полости. Помимо этого производится иссечение с последующим перекрытием хода, вдоль которого производится распространение инфекции к параректальной клетчатке. Полное выздоровление возможно лишь в этом случае.
Между тем, на практике радикальная операция крайне редко реализуется ввиду отсутствия у хирургов в большинстве случаев соответствующих навыков, что, соответственно, при вмешательстве сопряжено со значительными рисками. По этой причине, как правило, гнойник лишь вскрывается и дренируется, что определяет риск другого характера, который заключается уже в повторном появлении парапроктита либо же в появлении свищевого хода.
Парапроктит – гнойное воспалительное заболевание околоректальной жировой клетчатки. Из-за интенсивного кровообращения в полости малого таза этот процесс развивается очень стремительно.
По правилам лечения в хирургии, любая гнойная полость подлежит вскрытию и опорожнению. Однако в самом начале подкожного парапроктита можно избежать оперативного вмешательства. Для этого, в первую очередь, нужно вовремя обратиться к врачу, по крайней мере, до развития осложнений и выполнять все его предписания по лечению. Помимо этого, есть хорошие рецепты лечения парапроктита народными средствами.
Парапроктит – абсцессы в околоректальной клетчаткеЭтиология заболевания
Парапроктит возникает из-за стремительного роста патогенных микроорганизмов. В силу некоторых причин, флора, нормальная для внутренней среды организма, становится болезнетворной. Чаще всего это кишечная палочка и стафилококк. Не исключено инфицирование другими бактериями (клебсиелла, протей). Ими человек заражается от других людей извне, еще эти вредные микробы могут переселиться в прямую кишку из очагов хронической инфекции, (кариозные зубы, воспаленные небные миндалины, придаточные пазухи носа). Иногда заболевание развивается на фоне тяжелого иммунодефицита, особенно часто это случается при сепсисе.
Этиологическим фактором возникновения парапроктита может выступать даже туберкулезная палочка, бледная трепонема или хламидии.
 Болезнетворные бактерии – причина возникновения парапроктита
Болезнетворные бактерии – причина возникновения парапроктита
Причины воспаления
Для возникновения острого парапроктита требуются специфические условия, в которых могли бы размножаться бактерии и, что самое главное, наличие входных ворот. Проникновение микроорганизмов при парапроктите обычно реализуется через:
- трещины анального сфинктера и прямой кишки;
- эрозивные и язвенные процессы прямокишечного канала;
- воспаленные геморроидальные узлы;
- прямокишечные железы в криптах;
- раны после травм перианальной области вследствие несчастных случаев, лечебных, и диагностических мероприятий;
- занесение инфекции из внутренних очагов воспаления с кровотоком и лимфой.
Врачи-проктологи выделяют группы людей, у которых риски появления парапроктита выше. К воспалению в области прямой кишки предрасположены:
- люди с хроническими, вялотекущими заболеваниями желудочно-кишечного тракта, в частности, прямой кишки;
- люди, которые не придерживаются принципов правильного питания;
- мужчины, женщины и дети младшего и подросткового возраста с врожденными или приобретенными иммунодефицитами;
- лица с сахарным диабетом, особенно в стадии декомпенсации;
- взрослые, имеющие вредные привычки, курящие сигареты и регулярно употребляющие крепкие алкогольные напитки;
- лица, пренебрегающие правилами личной гигиены.
Важно! Длительно нелеченый геморрой и хроническое воспаление узлов становятся одним из главных путей проникновения инфекции в параректальную клетчатку.
 Воспаленные геморроидальные узлы – ворота для инфекции
Воспаленные геморроидальные узлы – ворота для инфекции
Когда можно избежать операции
Возможно ли при таком диагнозе, как парапроктит, лечение без операции? Да, иногда хирургического вмешательства можно избежать. Главное – своевременное начало терапии. При возникновении тревожных симптомов стоит срочно обратиться к врачу за консультацией.
Пациенты с парапроктитом в хронической форме способны быстро распознать признаки обострения, поскольку это происходит часто. Клинические проявления фактически ничем не отличаются от остро возникшего заболевания. Характер симптомов парапроктита, время и интенсивность их проявления напрямую зависит от фазы воспалительного процесса, а их выделяют три:
- фаза инфильтрации;
- фаза гнойного воспаления;
- фаза разрешения процесса.
Лечение парапроктита без операции возможно в фазу инфильтрации, пока не образовался гной. Применяют множество эффективных методов: физиотерапию, лазер, антибиотики и противовоспалительные препараты. В случае возникновения гнойной полости возможно только хирургическое лечение с удалением очага воспаления. Лишь после этого назначают консервативное лечение парапроктита.
Диагностика
Обычно диагностика парапроктита не вызывает серьезных затруднений. Опытный хирург проктолог тщательно выясняет жалобы и проводит осмотр анальной области. Дополнительно проводят пальцевое исследование прямой кишки, в ходе которого может быть обнаружена плотная горячая припухлость, воспаление, трещины сфинктера и геморроидальные узлы.
При хроническом парапроктите назначают ультразвуковое обследование для уточнения локализации свищевого хода и распространения воспаления. Возможно проведение фистулографии – специального рентгенологического исследования, когда рентгенконтрастное вещество вводят в отверстие свищевого хода.
Методы консервативного лечения
Медикаментозная терапия – не менее важный компонент в устранении парапроктита. Консервативное лечение может применяться и изолированно, особенно когда операция противопоказана (при тяжелых сопутствующих болезнях в стадии декомпенсации, особенно если пациент – пожилой человек или маленький ребенок).
В первую очередь при парапроктите назначают антибактериальные препараты. Чаще всего врачи используют следующие лекарства:
- Амикацин;
- Гентамицин;
- Цефтриаксон;
- Цефипим;
- Метронидазол.
Лекарства для лечения парапроктита назначают в разных формах: в виде таблеток, растворов для инъекций и даже свечей. Антибиотики обладают противовоспалительными свойствами, уменьшают отек и инфильтрацию тканей. Назначение антибактериальных средств препятствует переходу заболевания в хроническую форму и образованию свищевых ходов. Снижается температура тела, уменьшаются общие симптомы интоксикации.
В фазу ремиссии парапроктита, когда свищевой канал закрыт, операцию не проводят, однако, требуется постоянно лечиться и проводить некоторые мероприятия. Проктологи выписывают специальные ректальные свечи с антисептическим действием, которые уменьшают воспаление и болевые ощущения. Их применяют дважды в день обязательно после гигиенических процедур.
Самые популярные препараты для лечения парапроктита:
- Релиф;
- Проктозан;
- Постеризан;
- Олестезин;
- Ультрапрокт;
- Ихтиоловые свечи.
 Самые популярные свечи при парапроктите
Самые популярные свечи при парапроктите
Используют для лечения и специальные мази, кремы, которые наносят непосредственно на область воспаления или доставляют с помощью ватного тампона, который оставляют на 3-4 часа.
- Проктоседил;
- Локакортен-Н;
- Левомеколь;
- Левосин;
- мазь Вишневского.
Внимание! Без оперативного лечения и удаления гнойных масс капсула гнойной полости может прорваться, тогда содержимое распространится на окружающие ткани или попадет в кровоток. Результатом запущенной болезни может быть тяжелое воспаление и септические осложнения.
Народные средства
Рецепты для лечения парапроктита, которые используют народные целители, давно зарекомендовали себя, как достаточно эффективные. Люди, у которых возникла такая болезнь, долго думают, какие методы выбрать, как вылечить парапроктит в домашних условиях.
Стоит помнить, что народное лечение может лишь облегчить симптомы парапроктита, уменьшить воспаление, а вылечиться от недуга поможет, только если он находится подкожно в начальной стадии.
Лечение парапроктита методами нетрадиционной медицины включает применение лечебных клизм, действие которых направлено на подавление роста патогенной флоры, уменьшение воспаления, очищение кишечника от каловых масс. Хорошо их делать перед использованием лечебных свечей и мазей для усиления эффекта последних.
Такие клизмы обычно небольшого объема – 100-200 миллилитров. Микроклизмы делают из настоев лекарственных трав. Для этого добавляют 1-2 столовых ложки сухого сырья в стакан горячей воды и настаивают в течении 3-4 часов.
Наиболее популярно при лечении парапроктита использование следующих трав:
- ромашки;
- череды;
- шалфея;
- календулы;
- тысячелистника.
Широко применяют в условиях дома ванночки и примочки. Самый простой рецепт сидячей ванночки при парапроктите – добавить в воду 2-3 столовых ложки соли или соды. Принимать такую ванночку в течение получаса. Можно добавлять настои из лекарственных трав: душицы или коры дуба.
Используются рецепты с мумие, которое требуется предварительно растворить, и даже с древесной золой и каменным маслом. Эти средства избавляют пациентов от болей, уменьшают отек и предотвращают распространение воспаления на здоровые ткани.
 Лекарственные травы, применяемые при воспалениях
Лекарственные травы, применяемые при воспалениях
Правила питания
Для профилактики и лечения парапроктита нужно позаботиться о том, чтобы употребляемая пища была натуральной, легкой, сбалансированной по составу белков, жиров и углеводов и включала основные витамины и микроэлементы.
Важно соблюдать режим питания, рекомендуется принимать пищу примерно в одно и то же время. Лучше исключить жареную, копченую пищу, сладкие газированные напитки, кондитерские изделия и, естественно, алкоголь. Важно употреблять достаточное количество кисломолочных продуктов: домашние йогурты, кефиры и творожки. Эта диета способствует восстановлению нормальной микрофлоры и регулярному опорожнению кишечника.
Обязательно стоит помнить во время лечения о питьевом режиме, в день желательно пить 1,5-2 литра чистой воды.
В случае ответственного отношения к своему здоровью возможно вылечить парапроктит без операции. Важно на протяжении всего времени лечения внимательно следить за состоянием анальной области и при ухудшении состояния своевременно обращаться к врачу.
Видео по теме статьи:
Парапроктит –заболевание, которое характеризуется гнойным воспалением жировой клетчатки вокруг прямой кишки и в перианальной области.
Основная причина его возникновения – попадание болезнетворных бактерий через анальные железы в окружающие ткани. Парапроктит может протекать в острой и хронической форме.
Первые признаки
Парапроктит развивается остро. Человек чувствует общее недомогание, головную боль и слабость. Через короткое время появляется нарастающая боль в области прямой кишки, которая отдает в промежность или таз. При этом наблюдается повышение температуры тела и озноб.
Симптомы заболевания и выраженность болевого синдрома зависят от места локализации воспалительного процесса и характера возбудителя инфекции.
При появлении гнойного образования в подкожной клетчатке симптомы особо выражены:
- Образуется гнойник, сопровождающийся отеком кожи.
- Значительно повышается температура.
- Гиперемия кожи.
- Возникают сильные болевые ощущения.
 Выраженность симптомов парапроктита, сопровождающихся отеком тканей и появлением инфильтрата, наблюдается обычно на 5-6 день, но может и раньше. Это зависит от индивидуальных особенностей организма и бактерии, которая вызвала воспаление.
Выраженность симптомов парапроктита, сопровождающихся отеком тканей и появлением инфильтрата, наблюдается обычно на 5-6 день, но может и раньше. Это зависит от индивидуальных особенностей организма и бактерии, которая вызвала воспаление.
Наиболее опасны образования, которые располагаются глубоко в тазу. При них человека мучают симптомы:
- Сильная головная боль.
- Лихорадка.
- Повышение температуры тела.
- Боль в суставах, внизу живота, промежности.
Симптомы парапроктита у мужчин и женщин схожи. Если образование находится глубоко в тазу, около 2-х недель человек будет страдать общим недомоганием, после чего боль в области прямой кишки значительно увеличивается, наблюдается задержка стула и общая интоксикация организма.
Общие симптомы и признаки:

Причины возникновения
Заболевание появляется вследствие проникновения болезнетворных бактерий в жировую клетчатку и ткани из прямой кишки. Часто этому способствуют анальные трещины или иные повреждения слизистых.
 В редких случаях причины возникновения парапроктита у мужчин и женщин связаны с ранами и гнойниками, которые появились на поверхности кожи. У мужчин способствовать заболеванию может воспаление представительной железы.
В редких случаях причины возникновения парапроктита у мужчин и женщин связаны с ранами и гнойниками, которые появились на поверхности кожи. У мужчин способствовать заболеванию может воспаление представительной железы.
В очень редких случаях наблюдается самозаражение, когда болезнетворные бактерии переносятся по кровеносному руслу из других очагов воспаления.
Люди, которые имеют сниженный иммунитет, сахарный диабет, атеросклероз, геморрой и анальные трещины наиболее подвержены этой патологии.
Другие причины возникновения у женщин и мужчин – несоблюдение гигиены и .
Диагностика
 Лечением заболевания занимается врач проктолог.
Лечением заболевания занимается врач проктолог.
Чтобы поставить точный диагноз, в большинстве случаев достаточно визуального осмотра и пальцевого исследования.
Чтобы исключить риск развития осложнений, женщинам рекомендовано посетить врача гинеколога, мужчинам – уролога.
Методы лечения
Парапроктит лечится только хирургическим путем, не зависимо от его формы. Операцию проводят сразу после постановки диагноза. Задача хирурга – вскрыть гнойник и провести дренирование полости.
 Кроме этого, необходимо провести иссечение хода, по которому распространяется инфекция. В противном случае добиться полного выздоровления не получится.
Кроме этого, необходимо провести иссечение хода, по которому распространяется инфекция. В противном случае добиться полного выздоровления не получится.
Однако большинство хирургов не проводят иссечение ходов из-за отсутствия опыта и навыков. В результате проводят лишь вскрытие инфильтрата и дренаж гноя. Это может стать причиной образования гнойников в дальнейшем или вызвать появление свищевого хода.
После проведения операции показана антибиотикотерапия.
В структуре проктологических заболеваний парапроктит составляет до 40% случаев. Парапроктит – это такое трудноизлечимое хирургическое заболевание, которое доставляет больному физические и эмоционально-психологические страдания. Успехи современной хирургии в лечении патологии дают надежду как на полное излечение без рецидива, так и на значительное улучшение состояние больного.
Что такое парапроктит
Парапроктит – воспалительная форма заболевания прямой кишки и тканей, прилежащих к ректальной области. Параректальная клетчатка – соединительная, жировая, мышечная ткань, окружающая прямую кишку внутри тела. Заболевание сопровождается скоплением воспалительного экссудата в одной или нескольких гнойных полостях. Поэтому болезнь иногда называется параректальный абсцесс.
Локализуется процесс в пространстве между внутренним и внешним сфинктером, поражая ткани около прямой кишки. Со временем образуются неестественные ходы – свищи прямой кишки, соединяющие ректальную область с другими органами тазовой полости или открывающимися на кожу.
Чаще выявляют заболевание у людей трудоспособного возраста 20-60 лет, среди которых в полтора раза больше мужчин. Пока не удалось установить зависимость болезни от профессии, характера, условий работы.
Виды парапроктита
Как у любого заболевания, у парапроктита существуют несколько критериев классификации. Различают виды парапроктита по скорости развития, расположению гнойников и свищей, степени повреждения волокон сфинктера.
Характер течения заболевания
По быстроте развития симптомов различают острый и хронический парапроктит. При первом обращении выявляют острый парапроктит. Если лечение острого воспаления было неэффективным, болезнь переходит в хронический парапроктит.
Хроническая стадия протекает длительно, с периодами обострения и стихания признаков под влиянием лечения. Опасность хронического парапроктита – формирование свищевых ходов из прямой кишки в другие органы.

Классификация острых парапроктитов:
- по причине – обыкновенный, травматический, анаэробный, специфический;
- по нахождению гнойников – ишиоректальный, подслизистый, подкожный, пельвиоректальный, ретроректальный.
Хронические виды заболевания различают:
- по строению – полные, неполные, наружные и внутренние;
- по выходу внутреннего отверстия свища – передние, боковые, задние;
- по тяжести развития процесса – простые, сложные.
Проявляются формы заболевания разными клиническими признаками, возникают по многообразным причинам.
По расположению воспалительного процесса
По месту расположения гнойника различают следующие типы острого воспаления:
- или параректальный вид встречается в половине случаев заболевания. Внешне виден отёк промежности, деформация анального прохода. Затруднена дефекация, мочеиспускание;
- подслизистый вид патологии, когда гнойник прощупывается, как болезненное плотное образование и может самопроизвольно внезапно прорваться;
- или седалищно-прямокишечный определяется в области седалища, промежности, заднего прохода;
- пельвиоректальный парапроктит или тазово-кишечный считается самой тяжёлой формой заболевания в связи с затруднённой ранней диагностикой воспаления в малом тазу. Регистрируют у 7% больных;
- ретроректальный парапроктит – редкая форма заболевания, регистрируемая в 1-1,5% случаев. Характеризуется резким выбуханием заднего прохода, хорошо заметным при обследовании.
Определить стадию развития заболевания может врач проктолог на приёме после осмотра, сдачи анализов, аппаратного исследования.
Симптомы парапроктита
Первые симптомы парапроктита начинаются покраснением кожи промежности, отёком, болезненность, зудом. Через 3-5 дней симптомы парапроктита становятся ярче, сильнее. Появляются острые, пронзающие мышцы боли. Особенно сильны боли при парапроктите во время дефекации, ходьбы. Область промежности напряжена, болезненна. При прощупывании ощущается подвижное жидкое содержимое под кожей. Повышается температура от 37 до 39°С.

Признаки парапроктита со временем становятся нестерпимыми. Стреляющие, резкие боли отдаются в область крестца, бедро. Человек не может присесть из-за повышенной чувствительности копчика, промежности. В хронической стадии из заднего прохода выделяется гной с прожилками крови, что означает образование свища.
Когда гнойная шишка прорывается, её содержимое изливается наружу. Если гнойник лопнул в просвет прямой кишки, гной вышел из тела, парапроктит может пройти. Однако чаще гной выходит в брюшную полость, начинается воспаление брюшины, чем так опасен парапроктит.
Выглядит патология как красная, отёчная, болезненная промежность. Может быть воспалительное выбухание слизистой анального канала. Из-за отёка и воспаления могут деформироваться ягодицы – одна становится больше другой.
Кроме кишечных проявлений, у взрослых отмечают общие симптомы интоксикации: угнетение, слабость, отсутствие аппетита. Симптомы парапроктита у мужчин могут соседствовать с воспалением предстательной железы. При этом отмечают боли внизу живота, затруднённое мочеиспускание, снижение общего жизненного тонуса.
Симптоматика у женщин соотносится с заболеваниями органов половой сферы. Тянущие боли внизу живота, перепады температуры, опухшая промежность. Запоры сопровождаются ложными позывами к дефекации. Подобная симптоматика обусловлена близким анатомическим расположением прямой кишки и женских половых органов.
Как возникает парапроктит
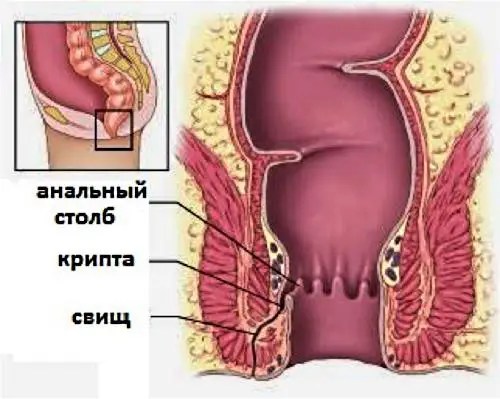
Пусковым механизмом воспалительной реакции является инфицирование крипт. Крипты – карманы на слизистой толстого кишечника. Расположены крипты на границе верхней и средней трети анального отдела. Бактерии (кишечная палочка, стафилококк, стрептококк, клостридии, микобактерии, актиномикоз) с током крови и лимфы разносятся в глубокие слои около ректальных тканей.

Бактериальному поражению подвергаются анальные железы. Протоки желёз открываются в просвет анального канала, выделяют увлажняющий секрет. Инфекция за несколько дней по протокам желёз из просвета прямой кишки расползается по рыхлой подслизистой клетчатке. Формирующиеся абсцессы в стадии инфильтрации заполняются гнойным содержимым, переходя в фазу острого воспаления.
Причины заболевания
Причинами парапроктита, запускающими патологические процессы, являются:
- травмы анальной области;
- нарушение дефекации – запор, понос;
- колит, неспецифический язвенный колит;
- болезнь Крона;
- геморрой, анальная трещина;
- воспалительные заболевания женских органов;
- простатит;
- снижение иммунитета на фоне вирусных заболеваний;
- нерациональное питание;
- алкоголь, курение.
Известно явление «спящей инфекции», когда после хирургического удаления гнойника в прямой кишке остаётся маленький очаг воспаления. При неблагоприятных условиях возникает повторный парапроктит. Такое бывает от плохо вычищенного абсцесса. Инфекция может вторично проникать через трещины прямой кишки.
Последствия парапроктита
Возможными осложнениями парапроктита является ряд тяжёлых хирургических состояний:
- свищи, выходящие во влагалище, промежность, мошонку – опасные последствия для мужчин и женщин;
- перитонит – воспаление брюшины;
- рецидив парапроктита с формированием новых свищей;
- раковое перерождение;
- гнойное расплавление кишечной стенки;
- обширный сепсис;
- снижение функциональной способности сфинктера, что проявляется недержанием кала и газов.
Осложнения после парапроктита зависят от качества проводимой терапии прямой кишки, физиологического состояния больного. Поздняя постановка правильного диагноза увеличивает шансы на тяжёлое осложнение.
Как выявить парапроктит
Диагностика парапроктита состоит из комплекса последовательных мероприятий. Методика обследования при остром и хроническом процессе отличается. Острый парапроктит сопровождается сильным воспалением и пульсирующей, нестерпимой болью. Поэтому врач проводит внешний осмотр, измеряет температуру.
Пальцевое исследование и аноскопия будут слишком болезненными. Анализ крови покажет высокую скорость оседания эритроцитов и повышение лейкоцитов – главных индикаторов воспаления.
Хронический вид заболевания подвергается пальцевому и инструментальному исследованию. Проктолог пальцем обследует анальный канал. Обнаружив свищевой просвет, его зондируют. При высоком положении свища делают фистулографию – исследование свищевого хода рентгеном.
При всех типах воспаления используют ультрасонографию, рентгенографию, ректороманоскопию, аноскопию. Необходимо правильно диагностировать парапроктит, отличить его от других заболеваний органов малого таза.
Как лечат парапроктит
Лечение парапроктита в большинстве случаев хирургическое. Подходы к хирургическому вмешательству при остром и хроническом заболевании различаются.
Лечение острого парапроктита
В фазе острого процесса необходима экстренная хирургическая помощь. Установив локализацию гнойников, принимают решение по их вскрытию и очищению. проводится под общим наркозом или обезболивающее средство вводят в спинномозговой канал. Первая помощь при парапроктите заключается в устранении очага инфекции.

Хирург добирается до абсцесса. Рассекает его капсулу полулунным разрезом. Гнойное содержимое удаляется желобоватым зондом. Очищенную полость промывают антисептиком и оставляют дренаж для отвода экссудата.
Следующий шаг – нахождение первичного очага, крипты, с которой пошло воспаление. Крипту и гнойный проток удаляют, обрабатывают антисептиком, дренируют. Обрезают нависшие над раной лоскуты кожи и слизистой. Формируют треугольную рану, с вершиной, направленной внутрь кишечника.
Дальнейшее наблюдение направлено на предупреждение нового нагноения. Качественным удалением гнойников можно навсегда вылечить парапроктит.
Лечение хронической стадии заболевания
В лечении хронического парапроктита существует ряд особенностей. Пациента готовят к операции: назначают антибиотики, проводят обработку воспалённых и отёчных тканей лазером для снятия острого симптома.
Непосредственно во время операции сначала устраняют найденные абсцессы. Их вскрывают, промывают, дренируют. Затем приступают к удалению свищевых ходов. От качества иссечения гнойников зависит эффективность лечения парапроктита.
Иногда между вскрытием, дренированием абсцесса и закрытием внутреннего дефекта кишечной стенки проходит неделя. Это называется двуступенчатая операция. Всё время больной находится в стационаре под наблюдением врачей.
В исключительных случаях – при ослабленном старческом организме, осложнённом течении заболевания, поражения других органов, допускается лечить парапроктит консервативным способом. Больному назначают массированную антибактериальную терапию, состоящую из антибиотиков, физиотерапии. Когда состояние больного стабилизируется, приступают к вскрытию абсцессов.
Послеоперационный период
После операции сохраняется постельный режим на 1-2 суток. Нельзя принимать пищу в течение 24 часов, пить можно через 6 часов. Еда в первые 2-3 дня только жидкая – бульоны, кисели, отвары. Нужно максимально щадить прооперированный кишечник. Через 3 дня больному разрешены протертые супы и каши на воде, слабый чай, отвар ромашки и шиповника.
Уход за послеоперационной раной осуществляет медицинский персонал. Ежедневно шов обрабатывают антисептиком – марганцовкой, 3% перекисью, хлоргексидином. Потом накладывают повязки с антибактериальной и ранозаживляющей мазью – Левомеколь, Левосин, Левометил.

Также больному делают уколы антибиотиков внутримышечно. При сильных болях назначают анестетики и анальгетики. Врач после улучшения состояния прооперированного прописывает курс физиотерапии для ускорения заживления швов.
На протяжении 3-х недель из раны идут кровянистые выделения. Это нормальный процесс регенерации, восстановления тканей. Важно после выписки из больницы продолжить уход за швом – промывать антисептиком, обрабатывать мазью.
Беспокойство должно вызвать сильное кровотечение из раны. В этом случае срочно звонят на станцию скорой помощи. Также должно насторожить повышение температуры, внезапное покраснение, набухание шва, резкая болезненность внизу живота. Операции по удалению гнойников при парапроктите очень сложные, у них высокий риск послеоперационных осложнений и рецидивов заболевания.
Предупреждение парапроктита
Парапроктит – коварное заболевание, трудно поддающееся излечению. Для полного избавления от гнойников придётся претерпеть не одну операцию. Предотвратить болезнь намного проще и эффективнее, чем долго, дорого и больно её лечить.
Профилактика парапроктита заключается в соблюдении правил:
- снижение в рационе доли жирных, маринованных, острых, копчёных изделий, газированных напитков;
- сведение до минимума употребления сладкого и мучного;
- отказ от курения и алкоголя;
- повышение в рационе доли фруктов, овощей, кисломолочных продуктов для профилактики запора;
- ежедневные посильные занятия спортом – ходьба, плавание, аэробика, лёгкий бег. Физическая активность должна приносить радость, а не усталость и скуку. Подберите вид спорта под свои потребности и возможности;
- регулярный медицинский профилактический осмотр;
- лечение заболеваний на ранней стадии;
- соблюдение техники безопасности, предупреждение травм на работе и дома;
- укрепление иммунитета, особенно в осенне-зимний сезон.
Парапроктит – проктологическое заболевание, связанное с поражением параректальной клетчатки. Предрасполагающим фактором заболевания является инфицирование анальных желез и крипт патогенной микрофлорой.
Способствуют образованию гнойников в прямой кишке хронические заболевания ЖКТ, снижение иммунитета, воспаление органов малого таза у женщин и мужчин. Проявляется патология отёком и болью в промежности, температурой, слабостью, проблемами с дефекацией и мочеиспусканием. Оперативное лечение проходит в условиях стационара.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.

